Одышка во сне: Одышки, их виды, характеристика и патогенез. Типы патологического дыхания, их патогенез. Экспериментальные модели патологии дыхания, их характеристика и патогенез.
Причины ночной одышки. Одышка при обструктивном апноэ
Одышка чаще всего связана с физиологическими явлениями, например, перенесенной нагрузкой или сильными эмоциями. А если человек просыпается от чувства нехватки воздуха посреди ночи, когда на него не воздействуют ни нагрузка, ни стресс? Это значит, что причиной появления симптома является какое-то патологическое состояние, возможно, связанные со сном и, с большой степенью вероятности, несущее серьезную угрозу здоровью человека.
Беспокоит ночная одышка? Обратитесь в наш Центр, и мы вам эффективно поможем! Запись по телефону: +7 (495) 775-60-33.
Ночная одышка при хронической сердечной недостаточности
Некоторые заболевания сердечно-сосудистой системы – в большинстве случаев, ишемическая болезнь сердца – приводят к такому осложнению, как хроническая сердечная недостаточность (ХСН). При этом состоянии сердце человека теряет способность полноценно перегонять через себя кровь, и она застаивается в венозной части большого и/или малого круга кровообращения.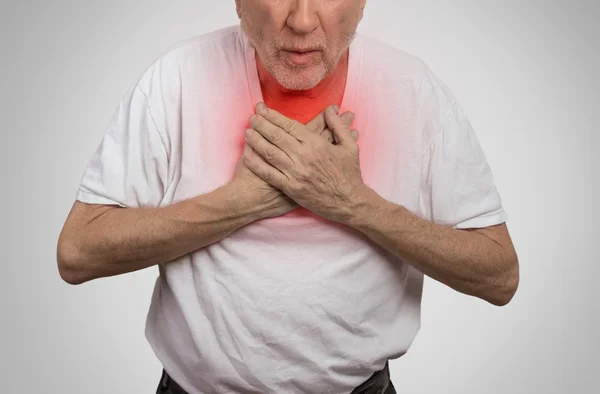 Недостаточность по малому кругу как раз и проявляется признаками дыхательной недостаточности, в частности, приступами одышки, которые часто развиваются по ночам. Данное состояние также получило название сердечной астмы, или пароксизмальной ночной одышки.
Недостаточность по малому кругу как раз и проявляется признаками дыхательной недостаточности, в частности, приступами одышки, которые часто развиваются по ночам. Данное состояние также получило название сердечной астмы, или пароксизмальной ночной одышки.
У человека, страдающего тяжелой формой ХСН по малому кругу, одышка может быть выражена и днем, однако ночью этот симптом усиливается, так как в положении лежа происходит перераспределение жидкости в организме, и она частично переходит из нижней части тела в верхнюю. В легочных капиллярах возрастает давление, это способствует пропотеванию жидкости в межальвеолярные пространства. В результате страдает газообмен, и у человека развивается одышка с преимущественным затруднением вдоха.
Больные с подобным нарушением часто просыпаются по ночам от ощущения нехватки воздуха, особенно выраженного тогда, когда они спят с низким изголовьем, или когда во сне их голова сползает с подушки. При этом, стоит подложить под голову дополнительную подушку или принять сидячее положение, и через несколько минут им становится легче. Это один из важнейших признаков, благодаря которому, можно отличить симптомы сердечной астмы от других патологий, также сопровождающихся ночными нарушениями дыхания.
Это один из важнейших признаков, благодаря которому, можно отличить симптомы сердечной астмы от других патологий, также сопровождающихся ночными нарушениями дыхания.
Некоторые нелеченные больные с этим нарушением постоянно спят на нескольких подушках или даже сидя, чтобы испытывать меньше дискомфорта. Однако в подобных случаях, да и вообще при малейших признаках сердечной недостаточности, пациентам можно посоветовать прекратить подобную практику и обратиться к врачу, чтобы тот назначил мочегонные препараты и средства, усиливающие сердечную деятельность(если они не противопоказаны). Долгое время оставаться без лечения опасно, потому что сердечная астма может перерасти в осложнение – отек легких. При данном нарушении из-за внезапно усилившегося застоя жидкость заполняет альвеолы, и у человека вместо одышки начинается удушье, требующее оказания экстренной медицинской помощи.
Ночная одышка при бронхиальной астме
Чувство нехватки воздуха, развивающееся у пациента ночью, может быть признаком не только сердечной, но и «обычной» бронхиальной астмы – аллергического заболевания, проявляющегося приступами спазма мелких дыхательных путей. Как правило, при этих приступах одышка быстро нарастает и вскоре сменяется удушьем, что требует немедленного приема препаратов-бронхолитиков. Однако иногда симптомы бывают выражены только в виде одышки или только в виде эпизодов сухого кашля.
Как правило, при этих приступах одышка быстро нарастает и вскоре сменяется удушьем, что требует немедленного приема препаратов-бронхолитиков. Однако иногда симптомы бывают выражены только в виде одышки или только в виде эпизодов сухого кашля.
Приступы бронхиальной астмы могут возникать как в светлое время суток, так и на протяжении ночного отдыха. Частота дневных и ночных приступов обязательно учитывается при установлении степени тяжести заболевания. При оптимальной схеме лечения больной не должен испытывать ни дневных, ни ночных симптомов, так что, если на фоне назначенной врачом терапии у человека регулярно случаются приступы днем или, тем более, во время сна, ему надо получить консультацию пульмонолога, чтобы тот уточнил форму тяжести болезни и скорректировал лечение.
Ночная одышка при синдроме апноэ сна
Синдром обструктивного апноэ сна часто проявляется приступами ночной одышки, которые следуют за каждым эпизодом остановки дыхания во сне.
Во время сна у больных обструктивным апноэ происходит значительное снижение тонуса мышц дыхательных путей, что приводит к уменьшению их просвета или даже полному его перекрытию. Второе вызывает эпизоды апноэ – полного прекращения дыхания. Во время таких пауз содержание кислорода в крови падает, и в дыхательный центр начинают поступать сигналы о том, что ткани находятся в состоянии гипоксии. Через 10-20 секунд уровень кислорода в крови падает до минимального, и это, наконец, заставляет организм среагировать на ситуацию. У человека возникает микропробуждение мозга, благодаря которому повышается тонус мышц верхних дыхательных путей и становится возможным вдох. На протяжении нескольких секунд после этого дыхание спящего остается более частым и глубоким, так как организм восполняет недостаток кислорода. В это время пациент и испытывает одышку, хотя при этом он может и не просыпаться.
Второе вызывает эпизоды апноэ – полного прекращения дыхания. Во время таких пауз содержание кислорода в крови падает, и в дыхательный центр начинают поступать сигналы о том, что ткани находятся в состоянии гипоксии. Через 10-20 секунд уровень кислорода в крови падает до минимального, и это, наконец, заставляет организм среагировать на ситуацию. У человека возникает микропробуждение мозга, благодаря которому повышается тонус мышц верхних дыхательных путей и становится возможным вдох. На протяжении нескольких секунд после этого дыхание спящего остается более частым и глубоким, так как организм восполняет недостаток кислорода. В это время пациент и испытывает одышку, хотя при этом он может и не просыпаться.
Иногда после особенно значительных по продолжительности периодов апноэ больные просыпаются полностью. Полное пробуждение при синдроме апноэ чаще встречается у пожилых людей, отличающихся более чутким сном, и у лиц, страдающих избыточной массой тела. У последних дыхательная недостаточность во сне усугубляется еще и тем, что увеличенный живот оказывает давление на диафрагму и поджимает ее вверх, ограничивая пространство для легких и усиливая признаки кислородного голодания.
По факту, одышка – это обязательный симптом апноэ, и она существует независимо от того, помнит человек о ней по пробуждении или нет.
Проведение СИПАП-терапии при синдроме апноэ сна позволяет полностью устранить нарушения дыхания во сне и предупредить появление ночной одышки. Людям, у которых можно предположить это заболевание, стоит обратиться в сомнологический центр для проведения диагностики и лечения заболевания.
Если вы еще не обследовались на наличие синдрома апноэ сна, оцените наличие у себя признаков заболевания. Это ночной кашель, потливость во сне, сильная дневная сонливость, учащенное мочеиспускание, повышенное артериальное давление, снижение потенции и др. Если что-то из этого списка есть у вас, вам стоит обратиться к сомнологу. Также можете пройти тест на определение СОАС.
Пациентам с синдромом апноэ надо как можно быстрее начинать лечение. Заболевание опасно, оно в несколько раз повышает риск инфаркта и инсульта, ускоряет развитие сердечно-сосудистых и других заболеваний, способствует появлению эндокринных расстройств, а дневная сонливость при СОАС многократно увеличивает вероятность получения травм или попадания в ДТП.
Как показали исследования, наличие у человека дыхательных проблем во время сна примерно в 2 раза повышает для него риск смерти от любых причин. Об этом необходимо помнить пациентам, когда они делают выбор между игнорированием симптома и обращением к специалисту. При появлении сложностей с засыпанием или пробуждений из-за ночной одышки следует провести обследование сердечно-сосудистой и дыхательной систем, заболевания которых и вызывают этот симптом.
Беспокоит ночная одышка? Обратитесь в наш Центр, и мы вам эффективно поможем! Запись по телефону: +7 (495) 775-60-33.
Дыхательная недостаточность во сне.Синдромы гиповентиляции во сне – причины и лечение
Синдромы гиповентиляции во сне проявляются длительным снижением дыхательного потока (гиповентиляцией) в сочетании со снижением насыщения крови кислородом (гипоксемией) и повышением концентрации двуокиси углерода (гиперкапнией). Альвеолярная гиповентиляция может наблюдаться у некоторых больных и во время бодрствования, но практически всегда усиливается во сне. Часто (особенно у больных с ожирением) она сочетается с синдромом обструктивного апноэ сна, но может существовать и самостоятельно.
Альвеолярная гиповентиляция может наблюдаться у некоторых больных и во время бодрствования, но практически всегда усиливается во сне. Часто (особенно у больных с ожирением) она сочетается с синдромом обструктивного апноэ сна, но может существовать и самостоятельно.
Различают следующие основные синдромы гиповентиляции во сне:
- Идиопатическая необструктивная гиповентиляция во сне – очень редкая патология, при которой гиповентиляция (поверхностное дыхание) наблюдается без видимой причины. В основе такой гиповентиляции может лежать снижение чувствительности сосудистых хеморецепторов к уровню двуокиси углерода в крови. Чаще, чем у взрослых, этот синдром наблюдается у новорождённых детей и имеет в таких случаях фатальный характер при отсутствии вспомогательной вентиляции лёгких.
- Синдром гиповентиляции во сне при ожирении – часто наблюдается при морбидных (тяжёлых) степенях ожирения и связан в основном с неспособностью дыхательных мышц обеспечить достаточную экскурсию грудной клетки.

- Синдром гиповентиляции во сне при нервно-мышечной и торакальной патологии – аналогичен по патогенезу синдрому гиповентиляции при ожирении и иногда объединяется с ним в одну группу. Наблюдается при нейромышечных заболеваниях (миастения, миопатии, боковой амиотрофический склероз и др.) и при деформациях грудной клетки (например, при кифосколиозе).
- Синдром гиповентиляции во сне при обструкции нижних дыхательных путей – отмечается при хронической обструктивной болезни лёгких (при хроническом бронхите и эмфиземе), а также при муковисцидозе и бронхоэктатической болезни.
- Синдром гиповентиляции во сне при паренхиматозных и сосудистых заболеваниях лёгких – наблюдается при патологии паренхимы (идиопатический фиброзирующий альвеолит и другие формы пневмонитов) и сосудов лёгких (первичная и вторичная лёгочная гипертензия, гемоглобинопатии).
Клиническая картина при синдромах гиповентиляции во сне характеризуется признаками дыхательной недостаточности (одышка во сне, которая может сохраняться в дневное время) в сочетании с признаками нарушения структуры сна, его фрагментации (избыточная дневная сонливость, бессонница). Инструментальными признаками ночной альвеолярной гиповентиляции при исследовании ночного сна являются:
Инструментальными признаками ночной альвеолярной гиповентиляции при исследовании ночного сна являются:
- снижение насыщения крови кислородом (сатурации) ниже 90% на протяжении более 5 последовательных минут с минимальным уровнем ниже 85%;
- снижение сатурации ниже 90% на протяжении более 30% ночного сна;
- патологически высокий уровень двуокиси углерода (гиперкапния).
Лечение синдромов гиповентиляции во сне
При отсутствии тяжёлых ограничений дыхательной экскурсии (в этом случае необходима т.н. кирасная, или панцирная, вспомогательная вентиляция) методом выбора, особенно при сочетании с синдромом обструктивного апноэ сна, является БиПАП-терапия (двух- или трёхуровневая неинвазивная вентиляция с положительным давлением в дыхательных путях). БиПАП-терапия обеспечивает устранение гипоксемии и гиперкапнии и нормализует структуру сна. При недостаточной эффективности БиПАП-терапии (сохранение гипоксемии, несмотря на оптимальные параметры БиПАП-терапии) подключается низкопотоковая кислородотерапия.
В настоящее время в оснащении центра есть усовершенствованные СИПАП-аппараты Prisma Line из новой линейки компании Weinmann, Германия. Их применение позволяет максимально эффективно и комфортно осуществлять лечение всего спектра нарушений дыхания у наших пациентов.
Пароксизмальная ночная одышка: причины, симптомы и лечение
Автор Руслан Хусаинов На чтение 5 мин. Опубликовано
Обновлено
Пароксизмальная ночная одышка (ПНО) — это состояние, которое вызывает внезапную одышку во время сна. Человек просыпается ночью, хватая ртом воздух. Обычно это происходит через несколько часов после того, как человек засыпает, и проходит, когда он садится.
Что такое пароксизмальная ночная одышка?
Расшифровка названия этого состояния может помочь людям понять его значение:
Пароксизмальные симптомы относятся к симптомам, которые неожиданно появляются и быстро проходят.
Ночная — происходящая в ночное время или во время сна.
Одышка — затруднение дыхания.
Кардиологи используют этот термин, когда человек имеет эту проблему ночью, особенно вследствие сердечной недостаточности.
Пароксизмальная ночная одышка или ортопноэ
ПНО и ортопноэ вызывают проблемы с дыханием, когда человек лежит. Однако существуют и некоторые ключевые отличия.
ПНО вызывает затруднение дыхания во время сна, заставляя людей просыпаться из-за одышки. В статье 2011 года отмечается, что данное состояние зачастую наблюдается через 1-2 часа после того, как человек засыпает. Однако симптомы уменьшаются, когда человек просыпается и садится.
При ортопноэ одышка возникает, когда человек лежит.
В отличие от ПНО, симптомы ортопноэ могут возникать, когда человек бодрствует. Подобно ПНО, симптомы могут уменьшиться, когда человек сидит или стоит. Причиной ортопноэ является застой в легких, когда человек лежит. Это может быть результатом перераспределения крови, когда тело находится в горизонтальном положении. У людей с ортопноэ левый желудочек сердца не может откачивать дополнительный объем крови. Это увеличивает давление в легочных венах, вызывая попадание жидкости в легкие, что приводит к одышке.
Симптомы ПНО
Симптомы ПНД включают в себя:
- человек просыпается, хватая ртом воздух
- кашель после пробуждения
- бессонница
- тревога
Человек может также испытывать симптомы более серьезного состояния, которое вызывает у него ПНО.
Причины ПНО
В статье 2016 года отмечается, что примерно 90% всех случаев одышки вызваны заболеванием легких или сердца.
Сердечная недостаточность
Врачи связывают ПНО, наряду с ортопноэ, как специфические симптомы сердечной недостаточности. Сердечная недостаточность возникает, когда сердце пытается перекачивать кровь по всему телу. Когда сердце перестает работать правильно, организм вырабатывает ренин — фермент, вызывающий задержку жидкости и натрия. Это приводит к отеку, если сердце не в состоянии справиться с лишней жидкостью. Жидкость может накапливаться в легких, вызывая одышку.
Некоторые сердечные заболевания, которые могут вызвать ПНО:
- острая декомпенсированная сердечная недостаточность
- ишемия миокарда, форма сердечного заболевания
Заболевания легких
Заболевания легких, вызывающие ПНО:
Другие причины
Другие состояния, которые могут вызвать ПНО:
- психогенные расстройства, которые относятся к физическим заболеваниям, возникающим из-за эмоциональных и психических стрессоров, таких как тревога
- болезнь почек
- кислотный рефлюкс
Фактор риска
Пароксизмальная ночная одышка может развиться при повышенном риске развития заболеваний сердца или легких. Факторы риска развития сердечной недостаточности включают в себя:
заболевания сердца
Факторы риска развития заболеваний легких:
- табачный дым
- загрязнители воздуха
- аллергены
Диагностика
Поскольку ПНО может возникать вследствие респираторных и сердечных заболеваний, врач диагностирует основную причину.
Диагностические тесты могут включать:
- физические обследования, включая измерение артериального давления, измерение веса и прослушивание сердца и легких
- анализы крови для определения уровня натрия, калия, альбумина, креатинина и некоторых биомаркеров в крови
- рентгенография грудной клетки для выявление увеличения сердца или застоя в легких
- электрокардиограммы, которые регистрируют ритм сердцебиения человека, частоту ударов и электрическую активность сердца
- эхокардиография для оценки структуры сердца
- стресс-тесты, измеряющие, как сердце человека реагирует на давление с помощью физической нагрузки
- радионуклидная вентрикулография
- катетеризация сердца
- магнитно-резонансная томография
Лечение
Лечение ПНО зависит от причины.
Сердечная недостаточность
Лечить сердечную недостаточность можно с помощью изменений образа жизни, таких как:
- прекращение курения
- поддержание умеренного веса
- здоровая диета
Лекарственные препараты:
- ингибиторы ангиотензинпревращающего фермента
- блокаторы рецепторов ангиотензина II
- ингибиторы ангиотензинпревращающего фермента
- бета-блокаторы
Оперативное лечение или специальные имплантированные устройства также могут лечить сердечную недостаточность.
Заболевания легких
Если ПНО возникает вследствие заболевания легких, врач может назначить:
- лечение астмы с использованием аппарата непрерывного положительного давления в дыхательных путях для облегчения дыхания во время сна
Человек также может использовать дополнительные подушки.
Когда обратиться к врачу
Пароксизмальная ночная одышка — это серьезное состояние. Человек, который подозревает, что у него могут быть симптомы, должен обратиться к врачу для постановки диагноза и лечения.
Если появляются признаки сердечной недостаточности, необходимо обратиться за неотложной медицинской помощью.
Если при пароксизмальной ночной одышке дыхание долгое время не приходит в норму, следует обратиться за срочной медицинской помощью.
Заключение
Пароксизмальная ночная одышка — это состояние, которое проявляется одышкой во время сна. Это может быть симптомом тяжелой болезни, например, сердечной недостаточности. Существует множество методов лечения основных причин.
Научная статья по теме: Одышка является единственным симптомом, говорящим о тяжелом течении COVID-19.
Нехватка воздуха ночью во время сна может быть опасной для жизни
Оказание первой помощи во время приступа
Регулярные приступы удушья могут закончиться комой или смертью человека, поэтому при появлении первых симптомов надо вызывать врача. Действия по оказанию помощи должны заключаться в следующем:
- Постараться успокоить человека.
- Помочь ему занять сидячее положение и обеспечить поступление свежего воздуха, если надо, то открыть окно.
- Если имеется диагноз бронхиальная астма, то необходимо дать «Эуфилин».
- Если виновником приступа стала аллергия, то принять антигистаминное средство, например, «Диазолин», «Кларотадин».
- Если задыхание наблюдается на фоне сердечной недостаточности, то поможет препарат «Нитроглицерин», теплая ванночка для ног, средства от давления.
Если вы видите, что рядом родной человек начинает хватать ртом воздух, дышит тяжело и периодически прерывается, то надо его разбудить, помочь сесть и оказать помощь.
Первая помощь во время приступа
При приступе бронхиальной астмы больного необходимо усадить и дать специальную противоастматическую аэрозоль
Что делать, если неожиданно развился приступ удушья, как оказать первую помощь? Чаще всего острая нехватка кислорода во сне возникает вне больницы, поэтому важно не растеряться и правильно помочь больному человеку. В первую очередь следует успокоить паникующего человека, постараться помочь ему встать с кровати – больному будет легче, если опираться руками на что-либо и дышать поверхностно, удлиняя выдох
Немедленно вызвать бригаду скорой медицинской помощи. Желательно организовать подачу кислорода или свежего воздуха, для этого можно открыть окно и подвести к нему задыхающегося человека. В большинстве случаев руки и ноги у больного во время приступа удушья холодные, поэтому важно попытаться их согреть с помощью теплой воды или грелки. Рекомендуется делать отвлекающие процедуры – в этом хорошо помогут горчичники на спину или грудь. Хороший эффект показывает легкий массаж – поглаживание спины и груди сверху вниз поможет отхождению мокроты. До прибытия скорой помощи рекомендуется дать больному бронхорасширяющий препарат, например, Эуфиллин в таблетке. Также желательно принять таблетку Преднизолона в соответствующей дозировке
В первую очередь следует успокоить паникующего человека, постараться помочь ему встать с кровати – больному будет легче, если опираться руками на что-либо и дышать поверхностно, удлиняя выдох. Немедленно вызвать бригаду скорой медицинской помощи. Желательно организовать подачу кислорода или свежего воздуха, для этого можно открыть окно и подвести к нему задыхающегося человека
В большинстве случаев руки и ноги у больного во время приступа удушья холодные, поэтому важно попытаться их согреть с помощью теплой воды или грелки. Рекомендуется делать отвлекающие процедуры – в этом хорошо помогут горчичники на спину или грудь
Хороший эффект показывает легкий массаж – поглаживание спины и груди сверху вниз поможет отхождению мокроты. До прибытия скорой помощи рекомендуется дать больному бронхорасширяющий препарат, например, Эуфиллин в таблетке. Также желательно принять таблетку Преднизолона в соответствующей дозировке.
У людей, которые периодически задыхаются во сне, в спальне на ночь всегда должен стоять термос с горячей водой – горячее питье в сочетании с отхаркивающими бронхорасширяющими средствами помогают ускорить окончание приступа удушья. В тяжелых ситуациях при неэффективности таких мер необходимо использовать аэрозоли со специальными средствами из группы симпатомиметиков (Сальбутамол, Фенотерол). При отсутствии необходимых медикаментов можно дать понюхать больному нашатырный спирт или надавить на корень языка.
Для купирования тяжелого приступа бронхиальной астмы при оказании медицинской помощи показано внутривенное введение эуфиллина и глюкокортикоидов
В стационаре методы лечения во многом зависят от причины удушья. Основными целями лекарственной терапии являются восстановление нормальной проходимости дыхательных путей, ликвидация спазма и отека гортани, а также облегчение отхождения мокроты. Основными лекарственными препаратами при удушье являются:
- Глюкокортикостероилы: Пульмикорт, Дексаметазон, Преднизолон в таблетках, ампулах и аэрозолях при приступах бронхиальной астмы.
- Антигистаминные препараты – Супрастин, Тавегил, Димедрол, Диазолин в таблетках или растворах.
- Ингаляции с различными растворами – с минеральной водой, отхаркивающими, бронхорасширяющими средствами, антибиотиками.
Приступы удушья по ночам могут быть очень опасны, поэтому требуют подробной диагностики для выявления причин их развития.
Нехватку воздуха в ночное время могут вызвать разные причины, но чаще всего это физиологические явления – сильный стресс или перенесенная нагрузка. При сильном эмоциональном напряжении увеличивается выброс адреналина, который проникает в кровь, заставляя легкие пропускать больше обычного количество воздуха.
Возникает гипервентиляция – не опасный для здоровья тип одышки, с которым следует обратиться к врачу лишь при наличии панических атак – тревожном состоянии, которое еще называют вегето-сосудистой дистонией.
Если ночная нехватка воздуха вызвана перенесенной физической нагрузкой, а затем дыхание нормализуется, это вполне нормально. Если же человек просыпается с чувством нехватки воздуха без влияния стресса или нагрузки, причина может крыться в патологии, серьезно угрожающей здоровью.
Дифференциальная диагностика
Поскольку приступы удушья могут иметь различную природу, чтобы предотвратить рецидивы, необходимо обратиться в медицинское учреждение, где специалисты проведут диагностику, чтобы назначить эффективное лечение. Специалист проведет дифференциальную диагностику патологии с прочими заболеваниями, имеющими подобные симптомы, назначит анализы и инструментальные обследования, что позволит поставить точный диагноз.
Чтобы дифференцировать бронхиальную астму от хронического обструктивного бронхита, доктор опирается на следующие признаки. Молодые люди чаще заболевают бронхиальной астмой. Заболевание начинается внезапно, с приступообразным кашлем, одышкой, изменчивостью частоты дыхания. При астме заметна обратимость бронхиальной обструкции и бронхиальная гиперреактивность. При выслушивании легких слышны сухие хрипы со свистом.
Хронический обструктивный бронхит чаще развивается у людей среднего либо пожилого возраста. При бронхите возникает постоянная одышка и продуктивный кашель. При выслушивании обнаруживаются сухие и влажные хрипы.
Для сердечной астмы свойственны органические заболевания сердца и сосудов, которым сопутствуют одышка, дыхание с «клокотанием». Выслушивание легких обнаружит рассеянные влажные разнокалиберные хрипы, сопровождающиеся тахикардией, аритмией.
Затрудненное дыхание, особенно на выдохе, может проявиться из-за сдавливания трахеи и бронхов новообразованиями, сильно увеличенными лимфатическими узлами, аневризмой аорты. Чтобы поставить более точный диагноз, используют методы инструментальной диагностики: бронхоскопию, рентген средостения, КТ легких.
Для тромбоэмболии легочной артерии характерно неожиданно возникающее чувство недостатка воздуха и сильная одышка, при выслушивании обнаруживаются сухие хрипы — это позволяет отличить тромбоэмболию от бронхиальной астмы.
У пациентов с неврозами нередко бывает одышка, вплоть до приступов удушья. Главные признаки удушья из-за патологий нервной регуляции дыхательной функции — если такие симптомы возникают в моменты стрессовых ситуаций, а хрипы в легких при выслушивании отсутствуют.
Ночная одышка при хронической сердечной недостаточности
Некоторые заболевания сердечно-сосудистой системы – в большинстве случаев, ишемическая болезнь сердца – приводят к такому осложнению, как хроническая сердечная недостаточность (ХСН). При этом состоянии сердце человека теряет способность полноценно перегонять через себя кровь, и она застаивается в венозной части большого и/или малого круга кровообращения. Недостаточность по малому кругу как раз и проявляется признаками дыхательной недостаточности, в частности, приступами одышки, которые часто развиваются по ночам. Данное состояние также получило название сердечной астмы, или пароксизмальной ночной одышки.
У человека, страдающего тяжелой формой ХСН по малому кругу, одышка может быть выражена и днем, однако ночью этот симптом усиливается, так как в положении лежа происходит перераспределение жидкости в организме, и она частично переходит из нижней части тела в верхнюю. В легочных капиллярах возрастает давление, это способствует пропотеванию жидкости в межальвеолярные пространства. В результате страдает газообмен, и у человека развивается одышка с преимущественным затруднением вдоха.
Больные с подобным нарушением часто просыпаются по ночам от ощущения нехватки воздуха, особенно выраженного тогда, когда они спят с низким изголовьем, или когда во сне их голова сползает с подушки. При этом, стоит подложить под голову дополнительную подушку или принять сидячее положение, и через несколько минут им становится легче. Это один из важнейших признаков, благодаря которому, можно отличить симптомы сердечной астмы от других патологий, также сопровождающихся ночными нарушениями дыхания.
Некоторые нелеченные больные с этим нарушением постоянно спят на нескольких подушках или даже сидя, чтобы испытывать меньше дискомфорта. Однако в подобных случаях, да и вообще при малейших признаках сердечной недостаточности, пациентам можно посоветовать прекратить подобную практику и обратиться к врачу, чтобы тот назначил мочегонные препараты и средства, усиливающие сердечную деятельность(если они не противопоказаны). Долгое время оставаться без лечения опасно, потому что сердечная астма может перерасти в осложнение – отек легких. При данном нарушении из-за внезапно усилившегося застоя жидкость заполняет альвеолы, и у человека вместо одышки начинается удушье, требующее оказания экстренной медицинской помощи.
Ночная одышка при синдроме апноэ сна
Синдром обструктивного апноэ сна часто проявляется приступами ночной одышки, которые следуют за каждым эпизодом остановки дыхания во сне.
Во время сна у больных обструктивным апноэ происходит значительное снижение тонуса мышц дыхательных путей, что приводит к уменьшению их просвета или даже полному его перекрытию. Второе вызывает эпизоды апноэ – полного прекращения дыхания. Во время таких пауз содержание кислорода в крови падает, и в дыхательный центр начинают поступать сигналы о том, что ткани находятся в состоянии гипоксии. Через 10-20 секунд уровень кислорода в крови падает до минимального, и это, наконец, заставляет организм среагировать на ситуацию. У человека возникает микропробуждение мозга, благодаря которому повышается тонус мышц верхних дыхательных путей и становится возможным вдох. На протяжении нескольких секунд после этого дыхание спящего остается более частым и глубоким, так как организм восполняет недостаток кислорода. В это время пациент и испытывает одышку, хотя при этом он может и не просыпаться.
Иногда после особенно значительных по продолжительности периодов апноэ больные просыпаются полностью. Полное пробуждение при синдроме апноэ чаще встречается у пожилых людей, отличающихся более чутким сном, и у лиц, страдающих избыточной массой тела. У последних дыхательная недостаточность во сне усугубляется еще и тем, что увеличенный живот оказывает давление на диафрагму и поджимает ее вверх, ограничивая пространство для легких и усиливая признаки кислородного голодания.
По факту, одышка – это обязательный симптом апноэ, и она существует независимо от того, помнит человек о ней по пробуждении или нет.
Проведение СИПАП-терапии при синдроме апноэ сна позволяет полностью устранить нарушения дыхания во сне и предупредить появление ночной одышки. Людям, у которых можно предположить это заболевание, стоит обратиться в сомнологический центр для проведения диагностики и лечения заболевания.
Если вы еще не обследовались на наличие синдрома апноэ сна, оцените наличие у себя признаков заболевания. Это ночной кашель, потливость во сне, сильная дневная сонливость, учащенное мочеиспускание, повышенное артериальное давление, снижение потенции и др. Если что-то из этого списка есть у вас, вам стоит обратиться к сомнологу. Также можете пройти тест на определение СОАС.
Пациентам с синдромом апноэ надо как можно быстрее начинать лечение. Заболевание опасно, оно в несколько раз повышает риск инфаркта и инсульта, ускоряет развитие сердечно-сосудистых и других заболеваний, способствует появлению эндокринных расстройств, а дневная сонливость при СОАС многократно увеличивает вероятность получения травм или попадания в ДТП.
Как показали исследования, наличие у человека дыхательных проблем во время сна примерно в 2 раза повышает для него риск смерти от любых причин. Об этом необходимо помнить пациентам, когда они делают выбор между игнорированием симптома и обращением к специалисту. При появлении сложностей с засыпанием или пробуждений из-за ночной одышки следует провести обследование сердечно-сосудистой и дыхательной систем, заболевания которых и вызывают этот симптом.
Что такое приступ апноэ
Некоторые пациенты рассказывают врачу, что у них регулярно возникает «приступы апноэ». Под этим они обычно подразумевают пробуждения от нехватки воздуха вплоть до чувства удушья, с ощущением «отсутствующего дыхания», учащенным сердцебиением и чувством тревоги. Некоторые пациенты сравнивают эти ощущения с выныриванием из-под воды после слишком длительной задержки дыхания. Обычно этот эпизод быстро разрешается самостоятельно, достаточно лишь сделать несколько глубоких вдохов и выдохов. Тем не менее, такие удушливые пробуждения нередко пугают человека, а сон его из-за этого становится рваным и часто бывает наполнен кошмарными сновидениями.
Конечно, любой сомнолог — специалист, занимающийся проблемами сна и дыхания во сне — мог бы поправить такого пациента и сказать, что правильнее говорить не про приступ, а про «эпизод апноэ». Но врачи обычно прекрасно понимают своих пациентов: то, что для специалиста является эпизодом, симптомом заболевания, для больного выглядит как самый настоящий приступ, вызывающий серьезный физический и эмоциональный дискомфорт и даже, нередко, навевающий нешуточный страх — боязнь в какой-то момент задохнуться во время сна. Ведь внезапно возникшее ощущение резкой нехватки воздуха, да при этом еще и вырывающее его из состояния сна может напугать даже самого выносливого и уравновешенного человека.
Однако врачи-сомнологи знают, что обструктивное апноэ чаще протекает без осознанных пробуждений. Обычно эпизод апноэ заканчивается мозговой активацией — своеобразным микропробуждением, когда стимулируемый нехваткой кислорода мозг на мгновение просыпается и, отдав команду начать дышать, вновь погружается в сон. Дыхание восстанавливается, а человек, не успев осознать и запомнить произошедшее, снова засыпает рваным, тревожным, не приносящим отдыха сном, но мало кто из пациентов потом связывает это именно с остановками дыхания. В результате большинство больных не знает о тех проблемах, которые происходят с ними в течение ночи.
Итак, чаще всего пациенты с обструктивным апноэ сна жалуются на «приступ апноэ» тогда, когда у них начинаются осознанные ночные пробуждения с нехваткой воздуха, с ощущением отсутствовавшего перед этим дыхания, учащенным сердцебиением и другими малоприятными ощущениями.
Лечение и диагностика
Затягивать с посещением врача опасно, так как учащённое дыхание у взрослых и детей может быть сигналом о серьёзной проблеме. Если такой симптом протекает совместно с болями в груди, изменением цвета кожи, обмороками – обратиться за помощью нужно как можно скорее. Поскольку тахипноэ – симптом очень широкого круга заболеваний, лучше прийти к специалисту широкого профиля. В первую очередь нужно обращаться к педиатру, терапевту или семейному врачу. По первому осмотру и жалобам доктор определит, какие нужны анализы и обследования.
Для постановки диагноза используют рентген, УЗИ, фибробронхоскопию, анализы крови, прослушивание. На основе общих результатов и симптомов определяется диагноз и тактика лечения. Предсказать, какой будет терапия невозможно, так как она зависит от причины учащённого дыхания.
Часто лечение включает и препараты для приёма внутрь, и реабилитационные процедуры (кислородная терапия, физиотерапия, лечебные SPA-процедуры).
Точно предупредить тахипноэ сложно, так как для этого нужна профилактика десятков болезней. Но снизить риск учащённого дыхания можно. Для этого рекомендуется отказаться от вредных привычек, заниматься посильными физическими упражнениями, отдыхать после эмоциональных перенапряжений. Своевременное обращение к доктору и обследование раз в год – лучшая профилактика для всех видов болезней.
В задымленной комнате
Задымленное помещение, в котором трудно дышать, зачастую указывает на неблагоприятность и даже пагубность окружающей среды в реальности. В пояснениях, к чему снится задыхаться от дыма, перечислены наиболее вероятные факторы.
Сонник Хамидовой отождествляет завесу от дыма с рискованным амурным приключением. Не исключена вспышка романтических чувств к заклятому врагу. Паника во сне говорит о том, что внезапный роман причинит страдания.
Иногда сновидец неосознанно ощущает, почему приснилось удушье от дыма. Пугают мысли о том, что собственные слабости могут привести к беде, но не хватает сил взять себя в руки. Очень пригодится поддержка близких.
Если приснилось, как дымовая завеса от пожара мешает видеть, медиум Хассе обещает, что перемены развеют иллюзии спящего.
Патологические состояния, при которых наблюдается удушье во сне
Так называемое центральное апноэ вызывается прекращением поступления импульсов из дыхательного центра, расположенного в головном мозге. Причиной центрального апноэ могут быть некоторые формы полиомиелита, стволовой инсульт, опухолевые заболевания и проблемы с позвоночником.
Обструктивное апноэ возникает из-за обструкции верхних дыхательных , в результате которой диафрагма и грудная клетка совершают дыхательные движения в обычном режиме, но в полости носа и рта воздушного потока не наблюдается.
Причиной обструктивного апноэ являются такие болезни и состояния, как аллергическая и инфекционная бронхиальная астма, хроническая обструктивная болезнь легких, инфаркта миокарда, отек легкого и гортани, опухолевые заболевания , попадание в дыхательные пути инородных тел. Существуют и другие удушья, определить которые поможет врач. Согласно статистике, от апноэ во сне чаще всего страдают с избыточным весом, курящие и злоупотребляющие .
Центральное и обструктивное апноэ требуют своевременной диагностики и лечения, которое должно быть направлено на терапию основного заболевания.
Сонник предлагает несколько вариантов толкований, к чему снится задыхаться. Борьба за воздух во сне может быть вызвана страхом потерять самое дорогое. Что именно — зависит от индивидуальной системы ценностей. Зачастую трактовки касаются здоровья, средств к существованию, близких людей, смысла жизни. Драматичный сюжет побуждает бороться за своё счастье.
Основные методы терапии
Выбор методов для лечения удушья зависит от причины такого состояния, но чаще всего можно опираться на следующие:
- Медикаментозная терапия. Лекарства подбираются с учетом основного заболевания. Если аллергический приступ, то антигистаминные средства должны быть под рукой. При патологиях сердечной мышцы лекарства, которые назначил врач для купирования боли, снижения артериального давления.
- На помощь могут прийти и гомеопатические средства. Когда человек засыпает, а среди ночи просыпается от появления ощущения удушья, то можно попробовать пропить курс Ipecacuanha. Если приступ на фоне невроза и проблем с нервной системой, то поможет Moschus. С нехваткой воздуха по причине аллергической реакции можно бороться при помощи Sambucus. Лечение гомеопатией необходимо сочетать с приемом медикаментозных средств и методов традиционной медицины.
- Лечение народными средствами. Но начинать с него не стоит, когда имеется серьезная патология, то без лекарств не обойтись. Лекарственные травы могут только служить профилактическим средством. В этом качестве прекрасно себя зарекомендовали:
- Отвар шиповника, содержащий большое количество витаминов, антиоксидантов.
- Отвар из листьев земляники снижает артериальное давление.
- Противоаллергическим действием обладает отвар багульника.
- Лечебный массаж. Хорошо расслабляет, снимает напряжение, препятствуя приступам удушья на нервной почве. Если делать его регулярно перед сном, то можно снизить частоту приступов.
- Дыхательная гимнастика. Комплекс упражнений поможет натренировать дыхательные мышцы, что позволит развить способность снимать внезапный приступ.
- Физиотерапевтические процедуры. Хороший эффект дает: терапия ультразвуком, УВЧ, индуктотермия, электрофорез.
Если засыпание сопряжено с появлением чувства удушья, то к лечению проблемы надо подходить комплексно. Если требует того ситуация, то не стоит отказываться от госпитализации, в клинике проведут курсовое лечение основного заболевания, что существенно снизить вероятность смерти от удушья. А такой исход не исключен, особенно в ситуации, когда под рукой не окажется действенного средства.
Причины приступа удушья ночью
В медицине выделяют несколько причин респираторной недостаточности.
Медики собирали данные в поисках взаимосвязи между позой во время сна, временем начала и степенью тяжести ночных приступов удушья у больных с респираторной недостаточностью и выяснилось, что удушье возникает вследствие повышения давления в венозных сосудах
. Это легко заметить в районе шеи: вены у пациентов сильно увеличиваются и набухают.
Левожелудочковая недостаточность , для которой типичны ночные приступы, похожие на сильный кашель. Симптомы заболевания также включает учащенное дыхание с затрудненным вдохом и выдохом. В этом случае больной просыпается, ощущая нехватку воздуха. Тяжелые приступы ночного удушья могут вызвать отёк лёгкого, который несёт опасность для жизни человека.
Бронхоспазм
. В медицине знают о связи астматических приступов со временем суток и о характерном развитии бронхоспазма в ночное время. Человек в положении сидя опирается на руки, чтобы облегчить работу мышц, которые задействованы в дыхании. Его дыхание шумное, с сопутствующими свистами и хрипами. Наиболее вероятно, это бронхоспазм, мешающий бронхам очиститься от скопившейся мокроты. Быстрое вдыхание и продолжительный выдох, сопровождающийся хрипами со свистом, характерен для заболеваний респираторных путей. Бронхоспазм, в отличие от левожелудочковой недостаточности, завершается отделением мокроты с примесью слизи. Приступ может развиться вследствие воздействия аллергена, к которому восприимчив больной: запаха бытовой химии, табачного дыма и т.п. Ночное удушье нередко провоцирует пыль, частички шерсти домашних животных и даже корм для аквариумных рыбок, из-за органического происхождения которого тоже может проявиться аллергия. Гиперреактивность бронхов в дневное и ночное время может отличаться на 50%. Поэтому графическая регистрация работы легких при дыхании исключительно днем может привести к неверным выводам о состоянии здоровья больного. Именно в ночные часы чаще возникает астматическое состояние.
Удушье при синдроме апноэ . Одышка и удушье – результат остановок дыхания, когда перекрываются респираторные пути во время сна. Приступы удушья у больных апноэ может спровоцировать и рефлюкс, когда происходит выброс содержимого желудка в пищевод. При апноэ выброс может быть не в пищевод, а и в респираторные пути. Затем у больного развивается ларингоспазм, когда мускулатура гортани внезапно сжимается, и респираторные пути перекрываются, из-за чего невозможно сделать вдох. Ночной кашель, избыточное потоотделение, слишком частое мочеиспускание, сонливость в дневное время, высокое кровяное давление, сниженная потенция могут также указывать на апноэ.
Сонный паралич
. Это редкостное нарушение, которое быстротечно и относительно безвредно для здоровья, когда пациент ощущает невозможность пошевелиться, приступ страха, в исключительных случаях – затрудненное дыхание и приступ удушья. У сонного паралича есть взаимосвязь с такими нарушениями, как хождение во сне и дневная сонливость.
Как проявляется учащённое дыхание
Для нормальной работы организма взрослому человеку нужно вдыхать и выдыхать по 18-20 раз за минуту. Этого достаточно, чтобы обеспечить кислородом все органы и системы тела.
Вдох должен быть глубоким, непрерывным, не должен сопровождаться болями. При тахипноэ человек дышит быстро и поверхностно. Это описывает основной симптом и причину явления. Частота дыхания увеличивается, когда в крови снижается уровень кислорода и повышается уровень углекислого газа. Чтобы восстановить нормальную сатурацию (насыщение кислородом), мозг подаёт множество сигналов к дыхательному центру.
Пациенты часто путают тахипноэ с одышкой. В первом случае вдох неглубокий и резкий, может прерываться. При одышке увеличивается и частота дыхательных движений, и их глубина. Учащённое дыхание патологической природы может переходить в одышку, если больной не лечится. Описанный симптом может быть в рамках простых физиологических причин, а может быть спровоцирован болезнью. Нормальным считается тахипноэ при физических упражнениях или нагрузках, кардиотренировках.
У здорового человека частота вдохов увеличивается в моменты стрессовых ситуаций, гнева или истерики. Тахипноэ, вызванное физическими нагрузками или эмоциональным потрясением, не требует лечения. Когда человек окажется в спокойной обстановке или отдохнёт, симптом исчезнет сам по себе. Если дыхание становится частым и прерывистым без всякой нагрузки, в состоянии покоя или сна – обязательно нужно обследоваться. Причиной такому состоянию может послужить как лёгкий недуг, так и тяжёлая патология.
Почему появляется учащённое дыхание
Тахипноэ у здорового человека в период работы, занятий спортом или стрессов появляется потому, что организму нужно быстрее восстанавливать силы. Такой же симптом появляется у людей с избыточной массой, при этом никаких дополнительных факторов для учащения дыхания не нужно. В этом случае тахипноэ носит рефлекторный характер, избавиться от него можно только при нормализации веса. Повышение частоты вдохов и выходов в спокойном состоянии служит вторичным симптомом серьёзного заболевания. Это могут быть психопатологии, болезни сердечно-сосудистой системы, нарушения ЦНС, заболевания дыхательной системы.
Самые частые причины учащённого дыхания у взрослых:
- бронхиальная астма;
- сердечная недостаточность;
- анемия;
- ишемическая болезнь сердца;
- сердечная недостаточность;
- тромбоэмболия лёгочной артерии;
- гипертиреоз;
- пневмосклероз лёгких;
- плеврит;
- воспаление лёгких;
- кетоацидоз;
- истерия;
- инфаркт миокарда;
- аллергическая реакция.
При любом из этих заболеваний учащённое дыхание – не единственный симптом. При воспалительных процессах к нему добавляется повышенная температура, озноб и недомогание. Сердечно-сосудистые заболевания и патологии дыхательной системы сопровождаются болями в груди, посинением кожи и губ, головокружением, слабостью. При обструкции дыхательных путей приступы начинаются в положении лёжа на спине. Если дыхание учащается, когда больной лежит на боку, это говорит о проблемах с сердцем. Психопатологии вызывают частое дыхание (до 80 раз в минуту), дрожь и тремор по всему телу, затуманенное сознание, иногда несвязность речи и мышечную слабость.
Точно установить причину таких проявлений сможет доктор после тщательного обследования. Также различают факторы, которые увеличивают риск появления тахипноэ у здорового взрослого человека. Сюда относятся постоянные стрессовые ситуации (на работе или в семье), курение, алкогольная зависимость, злоупотребление транквилизаторами и антидепрессантами, плохое питание. Большой вес и беременность практически всегда сопровождаются тяжёлым и частым дыханием. При гриппе, простуде, лихорадке дыхание также учащается, но несущественно.
Другие проявления, сопровождающие учащенное дыхание
Если речь идет о различных заболеваниях то, как правило, у больного имеет место один или несколько из нижеперечисленных признаков:
- ухудшение общего самочувствия, приступы сильной слабости и недомогания;
- постоянное или периодическое головокружение, а также обморочные состояния;
- появление темных кругов перед глазами или «мушек», внезапное потемнение в глазах;
- невозможность сделать полноценный вдох или выдох, неудовлетворенность актом дыхания;
- появление хрипов, которые можно слышать на расстоянии, они усиливаются в положении лежа;
- боли в грудной клетке, которые не меняют свою интенсивность от смены положения тела;
- патологические выделения из носа, возможно кровохарканье;
- отеки разной выраженности на нижних конечностях;
- изменение температурной реакции, повышение потливости, сухость во рту;
- возбужденное или паническое состояние больного, страх смерти, невозможность адекватно оценивать ситуацию;
- нарушается чувствительность в верхних или нижних конечностях;
- меняется физиологическая окраска кожных покровов и слизистых оболочек, они становятся бледными или синюшно-бордовыми.
Нарушения дыхания во сне
«Никогда не спите, во сне слишком часто умирают» Марк Твен.
Из статистики ВОЗ: Давно не секрет, что сон дан человеку для восстановления сил после бодрствования. Но речь идет о здоровом сне! Только он способен «разгрузить» человеческий мозг. Все чаще люди ложатся спать, но наутро оказываются более нездоровыми и напряженными, чем в конце тяжелого рабочего дня. «Все дело, в плохом сне» — скажет большинство, не понимая, что за понятием «плохой сон» давно стоит грозный диагноз, который приводит к смерти. А нарушения сна скрывают нарушения функций всего организма! Итак, речь пойдет о нарушениях дыхания во сне.
Что такое нарушения дыхания во сне?
Неспособность легких насытить ткани кислородом чаще является следствием длительных ночных остановок дыхания во сне, иначе апноэ — что в переводе с древнегреческого означает безветрие или отсутствие дыхания. Специалисты делят апноэ на обструктивное и центральное.
Синдром обструктивного апноэ сна (СОАС) — возникает из-за обструкции, то есть сужения верхних дыхательных путей. Происходит расслабление мускулатуры, язык западет в дыхательные пути и препятствует поступлению кислорода в легкие.
СОАС врачи называют «замаскированным убийцей», ведь он правда работает «под прикрытием» казалось бы «банального» храпа, к которому все привыкли и давно отпустили в «свободное плавание». Но как это ни странно, храп — это звонок, в некоторых случаях – набат: «у вас есть серьезная проблема и она требует немедленного решения!»
Не так страшна проблема храпа,
как то нарушение дыхания, которое храп «маскирует»
В свою очередь, остановки дыхания во сне могут длиться минуту и повторяться более 20 раз за ночь, а в общей сумме составлять более часа. В конечном счете, это нарушение дыхания во сне приводит к гипоксии мозга и других органов — неспособности кислорода насыщать организм. Все это приводит к серьезной разбалансировке организма.
Невылеченный синдром обструктивного апноэ сна в трех случаях из пяти приводит к смерти. Сначала человек жалуется на высокое давление, потом на неконтролируемый набор веса, в некоторых случаях возникает сахарный диабет, хроническая усталость, апатия в купе с сердечными нарушениями приводит к инфарктам и инсультам. К большому сожалению, люди умирают так и не узнав что виной всему не наследственная сердечно-сосудистая патология или лишний вес, а коварное заболевание — синдром обструктивного апноэ сна.
Апноэ также носит и неврологический характер. И называется синдромом центрального апноэ сна.
Что происходит в этом случае?
Так как центральное ночное апноэ есть следствие нарушения центральной нервной системы и отличается от обструктивного апноэ зависимостью именно неврологического плана, а не физиологического, это значит, что нарушение дыхания во сне происходит с подачи мозга.
Нарушения сна и дыхания происходят в том участке мозга, который отвечает за дыхание. При центральном апноэ сна дыхательные пути полностью свободны для поступления воздуха. Синдром центрального апноэ сна встречается гораздо реже, но врачи, которые занимаются проблемами сна должны непременно знать природу вашего «плохого сна». Для этого несколько лет назад в обращение врачей сомнологов была введена уникальная диагностическая установка — полисомнография.
Что такое полисомнография?
Это диагностическое оборудование призванное дать полную характеристику сна и всех функций организма человека во время сна, определить характер нарушения сна.
Диагностика сна сегодня — это единственный шанс поставить точный диагноз и «не промахнуться» в неравной борьбе врачей с нарушениями дыхания во время сна.
Поли — от лат. много, сомно — сон, графия — пишу. Диагностика сна посредством полисомнографии – это и есть диагностика нарушения дыхания во время сна.
Полисомнография предполагает исследования основных функций организма во время сна в привычных для человека условиях. В условиях имитации спальни происходит мониторинг функции дыхания, сердца, работы мозга, уровень насыщение крови кислородом, двигательная активность грудной клетки и живота, природа храпа и много другое. По итогам полисомнографии в течение следующего дня врач выставляет пациенту диагноз. После этого пациенту предлагается лечение. Золотым стандартом лечения апноэ во всем мире признана СИПАП-терапия (CPAP-терапия).
В чем заключается лечение нарушения дыхания во сне?
СИПАП-терапия появилась в 1981 году. Этот небольшой аппарат был создан специально для лечения апноэ сна австралийским профессором медицины Коллином Салливаном.
СИПАП-терапия — это искусственная вентиляция легких, которая происходит посредством небольшого компрессора. К компрессору прикреплена трубка с маской. Выходя на трубку, а затем на маску (которая прикреплена на лице пациента), постоянный поток воздуха, поступает прямо в дыхательные пути. Терапия СИПАП-аппаратом используется врачами и пациентами при лечении апноэ сна, при лечении храпа, дыхательной недостаточности, бессонницы, депрессии и других проблем со сном.
Стоит отметить, что СИПАП-терапию может назначить только доктор,
после диагностики сна — полисомнографии.
Лечение апноэ и храпа с помощью СИПАП-терапии может продолжаться год, в некоторых случаях всю жизнь.
Пациентов раз и навсегда покидает плохой сон, они начинаются сбрасывать вес, их давление приходит в норму, «растворяется» проблема храпа, здоровый сон занимает почетное место в спальне человека! Один раз хорошо выспавшись, как правило, пациенты не расстаются с СИПАП-аппаратом никогда! Тем более, современные СИПАП-аппараты весят не больше 2-3 кг и могут использоваться не только дома и в гостях, но и в командировках, на отдыхе, в машине и даже в самолете!
Нарушения дыхания во время сна у больных с ХОБЛ
Пациенты с хронической обструктивной болезнью легких (ХОБЛ) по физиологическим причинам имеют быстрое поверхностное дыхание, которое возникает во время быстрого сна. В результате происходит снижение альвеолярной вентиляции легких и увеличивается уровень гипоксемии — все это ведет к дополнительным нарушениям. Такая ситуация у медиков называется «синдромом перекреста».
Лечение нарушений дыхания во время сна у пациентов с ХОБЛ заключается в «разгрузке» дыхания во время сна с помощью той же СИПАП-терапии. Лечение нарушения дыхания во время сна у таких пациентов не исключает лечение первичной болезни — ХОБЛ кислородотерапией. Как и в случае с лечением СОАС, лечение нарушения дыхания во сне у пациентов с ХОБЛ назначает доктор после диагностики сна и диагностики нарушения дыхания во сне (полисомнография).
Симптомы нарушения дыхания во сне, которые должны стать поводом к обращению за медицинской помощью:
- Вы храпите.
- Затрудненное дыхание во время сна и сразу после пробуждения.
- Частые пробуждения во время сна.
- Повышенное мочеиспускание в ночное время.
- Ночные кошмары.
- Головная боль по утрам.
- Обмороки сразу после пробуждения.
- Резкий набор веса за последние 2 года.
- Повышенное давление.
- Сонливость в течение дня.
- Рассеянность.
- Раздражительность.
- Немотивированная депрессия.
- Одышка во время ходьбы или выполнения физических упражнений.
СОАС не обязательно должен проявляться всеми вышеперечисленными симптомами. Достаточно только храпа или только ожирения! В этом и заключается коварство СОАС. Люди ошибочно полагают, что плохой сон связан с кошмарными снами, лишний вес с депрессией, одышка с лишним весом, храп с трудным днем, головная боль с чем-то еще и это цепочка замыкается на игнорировании симптомов. Человек не обращается к врачу, потому что он не может допустить мысли, что все это проявление серьезного заболевания.
Американские врачи даже составили статистику по проблемам нарушения дыхания во сне и пришли к печальному выводу — каждый второй человек умирает от последствий расстройства сна по причине банального незнания о своем диагнозе, а также несерьезного отношения к проблеме храпа.
И помните, лечение нарушения дыхания во сне начинается с диагностики сна! Постановка точного диагноза и системное лечение не только избавят вас от плохого сна и вернут вас к нормальной здоровой жизни, но и продлят вашу жизнь на долгие годы! Ведь сами по себе СОАС и проблема храпа не так страшны, как то, к чему они приводят — сердечно-сосудистым заболеваниям и смерти.
Не забывайте, здоровье — это в первую очередь, здоровый сон!
Записаться на проведение данного исследования и узнать более подробную информацию можно по телефонам центра:
+375 29 311-88-44;
+375 33 311-01-44;
+375 17 299-99-92.
Или через форму онлайн-записи на сайте.
Пароксизмальная одышка симптомы, лечение, диагностика
Пароксизмальная ночная одышка или приступ сердечной астмы является очевидным симптомом тяжелого заболевания – застойной сердечной недостаточности. Выражается ПНО в ощущении недостаточности кислорода во сне, из-за чего больной начинает сильно кашлять и хрипеть, у него растет диастолическое давление. Приступ требует неотложных мер помощи: прием нитроглицерина, мочегонных, вызова скорой. ПНО или сердечная астма – не самостоятельное отдельное заболевание, а клинический синдром, тяжелейшее проявление острой недостаточности сердца.
Причина
Пароксизмальная одышка в большинстве случаев развивается у пожилых людей, наблюдающихся с проблемами с сердцем. Сердечная астма может сопровождать течение:
- левожелудочковой недостаточности в период обострения;
- острого инфаркта миокарда;
- острого миокардита;
- аневризмы сердца;
- послеродовой кардиомиопатии;
- кардиосклероза и пр.
К приступу приводят:
- митральный стеноз;
- аортальная недостаточность;
- наличие крупного внутрипредсердного тромба или опухоли.
Развитие приступа вызывают такие заболевания, как:
- пневмония;
- поражение почек;
- нарушения мозгового кровообращения.
К факторам риска, провоцирующим приступ ПНО, относятся:
- сильная физнагрузка;
- эмоциональное перенапряжение;
- обильный ужин на ночь;
- гиперволемия;
- резкий переход из вертикального в горизонтальное положение.
Патогенез
Когда больной сердечной недостаточностью спит, в его организме начинает перераспределяться жидкость, которая в течение дня накопилась в ногах или брюшной полости, из тканей в плазму. Сразу такое перемещение жидкости симптомов не вызывает. Пароксизмальная одышка развивается через значительное время после засыпания во сне.
Пароксизмальная одышка имеет те же причины развития, что и ортопноэ. Важной причиной является процесс отека, причиной которого может быть как кровь, так и лимфа. У больных с сердечной недостаточностью левая сторона сердца деформирована и не работает в полную силу, поэтому малый круг кровообращения не может справиться с дополнительным объемом жидкости. Она в избытке застаивается в сосудах легких. На фоне избыточного давления через стенки капилляров плазма просачивается в легочную ткань, что приводит к развитию интерстициального отека легких.
Также приступ может быть вызван угнетением дыхательного центра во сне, из-за чего уменьшается АД, особенно у больных с интерстициальными болезнями легких и снижением легочного объема. Сонное угнетение дыхательного центра сопровождается ухудшением вентиляции легких, из-за чего уменьшается количество кислорода в артериальной крови и снижается его давление.
Первичная левосторонняя сердечная недостаточность может вызвать правостороннюю. С присоединением правожелудочковой недостаточности основным симптомом становится не одышка, а отеки и общая слабость.
Еще более тяжелой формой пароксизмальной одышки считается острый отек легких, который развивается в результате повышения давления в легочных капиллярах и ведущий к альвеолярному отеку, сопровождающемуся резкой нехваткой воздуха, влажными хрипами и отхаркиванием кровянистой жидкости. Острый отек легких может достаточно быстро привести к летальному исходу.
Симптомы
Наиболее часто встречаются следующие симптомы предвестники ПНО:
- прерывистый сон;
- одышка при физнагрузке;
- одышка ночью в лежачем положении, проходящая во время сидения;
- кашель с хрипами;
- отделение мокроты, иногда с кровью;
- свист в легких;
- постоянное чувство нехватки воздуха, потребность в постоянном проветривании;
- боли в груди;
- аритмия;
- отеки ног;
- усталость и сонливость.
Больной просыпается от кошмарного сновидения, чувствуя стеснение в груди и желание сесть. Дыхание становится глубоким, напряженным, дышать тяжело. Одышка выражается в затруднении вдоха из-за сужения просвета бронхиол. Больной с трудом разговаривает. При сидении больной чуть наклоняется вперед – эта поза кажется ему облегчающей приступ. Кожа бледнеет из-за спазма поверхностных сосудов, может выступить испарина. Пароксизмальная одышка внезапно начинается и может внезапно прекратиться через полчаса. Может развиться одышка по утрам.
Пароксизмальная одышка сопровождается чувством острой нехватки воздуха во сне, надсадным сухим кашлем, тахикардией, цианозом носогубного треугольника, повышением АД, возбуждением и страхом смерти (результат гипоксии головного мозга). Приступ может продолжаться от нескольких минут до нескольких часов. После этого больной может спокойно заснуть и вновь проснуться через 2—3 ч от повторного приступа.
Если приступ принял затяжной характер, то сереет носогубный треугольник, у больного наблюдается холодный пот, шейные вены наполняются кровью и набухают в объеме из-за того, что сердце не проталкивает в легочную артерию. Пульс практически не прощупывается, падает давление, больной обессиливает.
Если до этого момента сердечная недостаточность протекала бессимптомно, то ПНО позволяет выявить текущее заболевание.
Диагностика
Очень важно правильно диагностировать ПНО от удушья, характерного для бронхиальной астмы, острого стеноза гортани и от одышки, вызванной уремией, медиастинальным синдромом или истерическим припадком. В диагностике поможет оценка клинических проявлений заболеваний, сбор анамнеза, осмотр, рентгенография грудной клетки, ЭКГ, УЗИ сердца, допплер сердца.
Как отличить сердечную астму от бронхиальной
Очень важно различать бронхиальную и сердечную астму, так как методы лечения бронхиальной астмы могут усугубить состояние при сердечной и даже привести к аритмии. Бронхиальная или истинная астма вызывается воспалительным процессом в респираторных путях и их сужением. Она не связана с болезнями сердца и с сердечной недостаточностью. Сердечная астма выражается хрипами и кашлем. Различие в симптоматике очень важно для определения методики лечения.
В основе бронхиальной астмы лежит аллергия, интоксикация респираторных путей, стресс, физнагрузки или заболевания легких. Малые дыхательные пути раздражаются и воспаляются. И из-за этого появляются одышка, кашель, хрипы и свист.
Иногда такое развитие заболевания может встретиться и у больных сердечной астмой, но очень редко. Природа ПНО иная. Кашель, хрипы и иные симптомы вызывает скопление жидкости, которая давит на сердце или пороки сердца.
Бронхиальная астма лечится ингаляторами, открывающими дыхательные пути. Для лечения сердечной необходимо выявить причину заболевания – сердечную недостаточность или иное. Лечение проводится препаратами, корректирующими уровень АД и выводящими излишки жидкости. Иногда может потребоваться хирургическое вмешательство.
Лечение
При развитии ПНО во сне необходимо вызвать скорую помощь, ввиду высокого риска развития отека легких. Больному нужно обеспечить покой, полусидячее положение, организовать горячую ванну для ног. Под язык нужно положить нитроглицерин или коринфар и повторить прием препарата через 5-10 мин. Если приступ сопровождается болевыми ощущениями и одышкой, применяются анальгетики. После купирования приступа необходимо проводить дальнейшую терапию с учетом причины заболевания.
Еще одна мера оказания неотложной помощи при ПНО – наложение венозного жгута. Накладывать жгут нужно через 10 минут после того, как больной принял сидячее положение. Вместо медицинского жгута можно взять капроновые колготки или любой поясок. Жгуты накладывают на руку и на обе ноги. На ноге жгут накладывается на расстоянии от паховой складки 15 см, на руке – в 10 см до плеча. Через 15 минут руку меняют. Жгуты должны находиться на конечности не больше получаса и ниже них должен прощупываться пульс. Они помогают остановить кровь в конечностях и уменьшить нагрузку на сердце. Таким образом снижается риск развития интерстициального отека легких.
Чтобы начать лечить сердечную астму, необходимо выявить точные причины заболевания. В первую очередь, врачи рекомендуют убрать такие факторы развития патологии, как курение и ожирение. Вес нужно снизить пациентам с ожирением, потому что его излишки заставляют работать сердце на пределе своих возможностей. Повышенное АД приводит к аритмии и тахикардии, поэтому важно заняться его нормализацией.
Контроль пищевого рациона является тоже эффективным методом нормализации состояния. Следует исключить из меню сильно соленые продукты. Также рекомендуется ограничить потребление продуктов, в состав которых входит большое количество натрия: это консервы, замороженные овощи и пр. Рекомендуется ввести в меню овощные блюда из свежих продуктов, а также фрукты.
Из медицинских препаратов врачи часто назначают диуретики, для отвода излишней жидкости. Эффективным методом терапии является ультрафильтрация: манипуляция, во время которой кровь больного пропускается через фильтр, задерживающий излишнюю жидкость. Кровь после фильтрации затем снова переливается пациенту. Кислородная терапия рекомендуется для использования не только в стационаре, но и в домашних условиях.
Прогноз и профилактика
Исход сердечной астмы определяется основной патологией, которая приводит к развитию приступов. Прогноз обычно не самый благоприятный: комплексное лечение заболевания и соблюдение больными режима покоя позволяют предупредить последующие приступы и поддерживать работоспособность и удовлетворительное состояние здоровья на протяжении нескольких лет.
Профилактика заболевания состоит в своевременном лечении хронической ИБС и сердечной недостаточности, артериальной гипертензии, соблюдении водно-солевого режима, предупреждении инфекционных заболеваний.
Для профилактики повторных приступов необходимо:
- соблюдать режим работы и отдыха;
- спать не меньше 8 часов на высокой подушке;
- заниматься умеренными физнагрузками и ежедневными прогулками;
- избегать стрессов;
- избегать переохлаждения;
- контролировать уровень АД.
Список использованной литературы:
- Zepelin H. Normal age related changes in sleep // Sleep Disorders: Basic and Clinical Research / ed. by M. Chase, E. D. Weitzman. — New York : SP Medical, 1983г.
- Foldvary-Schaefer N., Grigg-Damberger M. Sleep and epilepsy: what we know, don’t know, and need to know. // J Clin Neurophysiol. — 2006г.
- Полуэктов М.Г. (ред.) Сомнология и медицина сна. Национальное руководство памяти А.Н. Вейна и Я.И. Левина М.: “Медфорум”, 2016г.
Одышка — болезни и состояния
Внезапная одышка или затрудненное дыхание (одышка) — самая частая причина обращения в отделение неотложной помощи и неотложной помощи.
Это также одна из самых распространенных причин, по которой люди вызывают скорую помощь.
Задышка при перенапряжении — это нормально, но когда одышка возникает внезапно и неожиданно, это обычно является предупреждающим признаком заболевания.
Приведенная ниже информация описывает наиболее частые причины:
- внезапная одышка
- Длительная одышка
Это руководство не следует использовать для самодиагностики вашего состояния, оно должно дать вам представление о причинах вашей одышки.
Когда обращаться к врачу
Вы должны немедленно позвонить своему терапевту, если у вас возникла внезапная неожиданная одышка, поскольку это может быть проблема с дыхательными путями или сердцем.
Ваш терапевт осмотрит вас по телефону и может посетить вас дома или поместить в больницу. Если ваша одышка легкая или вызвана беспокойством, вас могут попросить прийти на операцию, а не на домашний визит.
Если вы какое-то время боролись с дыханием, не игнорируйте это.Обратитесь к своему терапевту, так как, вероятно, у вас есть хроническое заболевание, такое как ожирение, астма или хроническая обструктивная болезнь легких (ХОБЛ), с которым необходимо правильно лечить.
Ваш врач может задать вам несколько вопросов, например:
- Одышка появилась внезапно или постепенно?
- Что-нибудь спровоцировало его, например, упражнения?
- Насколько это плохо? Это происходит только тогда, когда вы активны, или когда вы ничего не делаете?
- Есть ли боль при дыхании?
- У вас кашель?
- Ухудшают ли определенные положения — например, вы не можете лечь?
Ощущение, что вам не хватает воздуха, может быть пугающим, но врачи хорошо умеют с этим справляться.Если это необходимо, вам могут дать дополнительный кислород для дыхания.
Причины внезапной одышки
Внезапная и неожиданная одышка, скорее всего, вызвана одним из следующих состояний здоровья. Щелкните ссылку в конце, чтобы получить дополнительную информацию об этих условиях.
Проблема с легкими или дыхательными путями
Внезапная одышка может быть приступом астмы. Это означает, что ваши дыхательные пути сузились, и вы будете выделять больше мокроты (липкой слизи), что вызывает хрипы и кашель.Вы почувствуете одышку, потому что вам будет трудно вводить и выводить воздух из дыхательных путей.
Ваш терапевт может посоветовать вам использовать спейсер с вашим ингалятором для лечения астмы. Это доставит больше лекарства в легкие, помогая облегчить одышку.
Пневмония (воспаление легких) также может вызывать одышку и кашель. Обычно это вызвано инфекцией, поэтому вам необходимо принимать антибиотики.
Если у вас ХОБЛ, вероятно, ваша одышка является признаком внезапного ухудшения состояния.
Проблема с сердцем
Можно получить «тихий» сердечный приступ, не испытав всех очевидных симптомов, таких как боль в груди и непреодолимое беспокойство.
В этом случае одышка может быть единственным предупреждающим признаком сердечного приступа. Если вы или ваш терапевт считаете, что это так, они дадут вам аспирин и сразу же доставят в больницу.
Сердечная недостаточность также может вызывать затруднения дыхания. Это опасное для жизни состояние означает, что ваше сердце испытывает проблемы с перекачкой достаточного количества крови по вашему телу, обычно из-за того, что сердечная мышца стала слишком слабой или жесткой для нормальной работы.Это приводит к скоплению жидкости в легких, что затрудняет дыхание.
Сочетание изменений в образе жизни и лекарств или хирургического вмешательства поможет сердцу лучше качать кровь и избавит вас от одышки.
Одышка также может быть связана с проблемами с частотой сердечных сокращений или ритмом, такими как фибрилляция предсердий (нерегулярный и быстрый пульс) или наджелудочковая тахикардия (регулярный и быстрый пульс).
Паническая атака или беспокойство
Паническая атака или беспокойство могут вызвать учащенное или глубокое дыхание, известное как гипервентиляция.Сосредоточение внимания на медленном дыхании или дыхании через бумажный пакет может привести ваше дыхание в норму, но это следует делать только тогда, когда вы уверены, что беспокойство является причиной вашей одышки.
Другие необычные причины
Сюда входят:
- тяжелая аллергическая реакция (анафилаксия)
- пневмоторакс — частичный коллапс легкого, вызванный небольшим разрывом на поверхности легкого, который позволяет воздуху застревать в пространстве вокруг легких
- тромбоэмболия легочной артерии — закупорка одного из кровеносных сосудов в легком
- идиопатический фиброз легких — редкое и малоизученное заболевание легких, вызывающее рубцевание легких
- плевральный выпот — скопление жидкости рядом с легким
- диабетический кетоацидоз — осложнение диабета, при котором кислоты накапливаются в крови и моче
Причины длительной одышки
Длительную одышку обычно вызывают:
- ожирение или непригодность
- астма плохо контролируемая
- хроническая обструктивная болезнь легких (ХОБЛ) — необратимое повреждение легких, обычно вызываемое годами курения
- анемия — низкий уровень кислорода в крови, вызванный недостатком красных кровяных телец или гемоглобина (часть красных кровяных телец, переносящая кислород)
- Сердечная недостаточность — когда у вашего сердца возникают проблемы с перекачкой достаточного количества крови по вашему телу, обычно из-за того, что сердечная мышца стала слишком слабой или жесткой для правильной работы
- проблема с частотой сердечных сокращений или ритмом, такая как фибрилляция предсердий (нерегулярный и быстрый пульс) или наджелудочковая тахикардия (регулярный и быстрый пульс)
Более необычные причины долговременной одышки:
- бронхоэктазия — заболевание легких, при котором дыхательные пути ненормально расширены, и у вас постоянный кашель с мокротой
- Тромбоэмболия легочной артерии — повторяющаяся закупорка кровеносного сосуда в легком
- Частичный коллапс легкого, вызванный раком легкого
- плевральный выпот — скопление жидкости рядом с легким
- сужение главного сердечного клапана, ограничивающее кровоток к остальной части тела
- частые приступы паники, которые могут вызвать гипервентиляцию (частые или глубокие вдохи)
Симптомы диабета 2 типа: признаки включают одышку.
Диабет 2 типа — это состояние, при котором поджелудочная железа не вырабатывает достаточное количество гормона инсулина для регулирования уровня глюкозы в крови, типа сахара, который вы получаете с едой и питьем.Когда поджелудочная железа не работает, уровень сахара в крови бесконтрольно повышается. Этот процесс может повредить кровеносные сосуды, вызывая ряд опасных для жизни осложнений, например, сердечных заболеваний.
Этот внутренний механизм в основном остается незамеченным вначале, поэтому люди с диабетом 2 типа часто живут с этим заболеванием годами, прежде чем им поставят диагноз.
Однако со временем повышенный уровень сахара в крови может вызвать ряд заметных признаков.
По данным Mayo Clinic, одним из основных предупреждающих знаков, на который следует обратить внимание, является одышка.
Этот симптом возникает, когда уровень сахара в крови вызывает накопление токсичных кислот в крови и моче, объясняет здоровье организма.
ПРОЧИТАЙТЕ БОЛЬШЕ: Как прожить дольше: три причины, по которым перец паприки может увеличить продолжительность жизни
Диабет 2 типа: одышка может сигнализировать о слишком высоком уровне сахара в крови (Изображение: Getty Images)
Это Важно отметить, что одышка также может указывать на почечную недостаточность, наиболее тяжелую стадию заболевания почек.
Как сообщает Diabetes.co.uk, заболевание почек является одним из наиболее распространенных осложнений диабета, которым страдают около 40 процентов людей с диабетом.
Другие симптомы, связанные с постоянно высоким уровнем сахара в крови, включают:
- Дыхание с фруктовым запахом
- Тошнота и рвота
- Одышка
- Сухость во рту
- Слабость
- Путаница
- Кома
- Боль в животе
Если вы заметили какой-либо из вышеперечисленных симптомов, связанных с диабетом 2 типа, вам следует немедленно обратиться к терапевту, сообщает NHS.
НЕ ПРОПУСТИТЕ
Симптомы коронавируса: один легко упускаемый признак смертельного вируса, о котором вам нужно знать [INSIGHT]
Лечение выпадения волос: доказано, что эфирное масло способствует росту волос и уменьшает зуд кожи головы [СОВЕТЫ ]
Коронавирус: может ли Деттол убить вирус? Дезинфицирующие средства, которые вы можете использовать против вируса [СОВЕТЫ]
Как отмечает орган здравоохранения, чем раньше будет диагностирован диабет и начато лечение, тем лучше.
Как управлять своим состоянием
После постановки диагноза диабет терапевт обычно рекомендует пересмотреть свой образ жизни, чтобы снизить уровень сахара в крови.
Одним из ключевых аспектов контроля уровня сахара в крови является улучшение диеты.
Один проверенный способ снизить уровень сахара в крови — ограничить потребление продуктов с высоким содержанием углеводов.
Диабет 2 типа: одышка также может сигнализировать о заболевании почек, осложнении диабета (Изображение: Getty Images)
Продукты с высоким содержанием углеводов относительно быстро расщепляются на сахар в крови и, следовательно, оказывают более выраженное влияние на кровь уровни сахара, чем жир или белок.
Виновники, содержащие большое количество углеводов, включают крахмалистые продукты, такие как рис, макаронные изделия и мука (включая выпечку, хлеб и другие продукты на основе теста).
Следование гликемическому индексу (ГИ) может помочь вам различать продукты с низким и высоким содержанием углеводов.
Гликемический индекс (ГИ) — это относительный рейтинг углеводов в продуктах питания в зависимости от того, как они влияют на уровень глюкозы в крови.
Углеводы с низким значением ГИ (55 или меньше) более медленно перевариваются, всасываются и метаболизируются и вызывают более низкий и более медленный рост уровня глюкозы в крови и, как правило, уровня инсулина.
Углеводы, занимающие низкое место по индексу GI, включают:
- Сушеные бобы и бобовые (например, фасоль и чечевица),
- Все некрахмалистые овощи
- Некоторые крахмалистые овощи, такие как сладкий картофель,
- Большинство фруктов
Многие цельнозерновые хлеба и крупы (например, ячмень, цельнозерновой хлеб, ржаной хлеб и цельнозерновые хлопья)
Другой ключевой компонент контроля уровня сахара в крови — регулярные упражнения.
Согласно NHS, вы должны стремиться к 2.5 часов упражнений средней интенсивности в неделю, чтобы контролировать уровень сахара в крови.
Одышка при беременности
Почему у меня одышка сейчас, когда я беременна?
Возможно, сейчас вы запыхались, потому что во время беременности вам нужно больше кислорода, и ваше тело адаптируется к этой потребности несколькими способами. Повышение уровня гормонов, особенно прогестерона, напрямую влияет на ваши легкие и стимулирует дыхательный центр вашего мозга. И хотя количество вдохов, которые вы делаете в минуту, меняется во время беременности очень мало, количество воздуха, которое вы вдыхаете и выдыхаете с каждым вдохом, значительно увеличивается.
Одышка на ранних сроках беременности может быть больше похожа на повышенное осознание потребности дышать. На более поздних сроках беременности ваше дыхание может стать более затрудненным, поскольку растущая матка оказывает давление на вашу диафрагму, особенно если вы вынашиваете ребенка на ногах, беременны многоплодной беременностью или у вас слишком много околоплодных вод.
Одышка во время беременности также может усугубляться ранее существовавшим заболеванием, например астмой, анемией или высоким кровяным давлением.
Вы можете получить некоторое облегчение дыхания за несколько недель до родов, особенно если это ваша первая беременность, потому что это когда ребенок часто падает в ваш таз по мере приближения родов (это называется облегчением).
Что делать с одышкой во время беременности?
Если вы чувствуете одышку, попробуйте эти советы для облегчения:
- Относитесь к делу немного медленнее и не заставляйте себя слишком сильно, когда вы активны.
- Сядьте прямо и отведите плечи назад (особенно когда сидите), чтобы дать легким как можно больше места для расширения.
- Подбодрите себя несколькими дополнительными подушками, когда вы ложитесь спать ночью.
- Постарайтесь набраться терпения.Неловко запыхаться — неинтересно. Но после родов ваше дыхание скоро станет таким же, как до беременности.
Может ли одышка во время беременности указывать на серьезную проблему?
Иногда — особенно если у вас есть другое респираторное заболевание, такое как астма или грипп.
Например, примерно у 30 процентов женщин, страдающих астмой, их симптомы ухудшаются во время беременности, и тяжелые приступы могут быть вредными как для вас, так и для вашего ребенка.
Сообщите своему врачу, если вы чувствуете одышку из-за респираторного заболевания, например гриппа. У беременных женщин с респираторными заболеваниями часто наблюдаются более серьезные симптомы, и у них чаще развиваются осложнения, такие как пневмония. (Вот почему важно сделать прививку от гриппа, если вы беременны во время сезона гриппа.)
Кроме того, из-за изменений в способе свертывания крови во время беременности у вас повышается риск образования тромба, который попадает в легкие (тромбоэмболия легочной артерии).Это редкое, но очень серьезное состояние.
Когда мне следует позвонить своему врачу?
Немедленно позвоните своему врачу (или попросите кого-нибудь позвонить), если у вас есть какие-либо из следующих симптомов:
- Внезапная или сильная одышка
- Астма с обострением
- Учащенный пульс
- Учащенное или нерегулярное сердцебиение
- Ощущение, что упадешь в обморок
- Боль в груди или боль при дыхании
- Бледность
- Губы, пальцы рук и ног с синим оттенком
- Чувство опасения, что вам не хватает кислорода
- Постоянный кашель, кашель с жаром или ознобом или кашель с кровью
Позвоните 911 или обратитесь в отделение неотложной помощи, если вы не можете связаться со своим поставщиком медицинских услуг.
Подробнее:
Как облегчить одышку при тревоге
Тревога сама по себе уже может вызывать беспокойство, но когда эта тревога влияет на ваше отношение к собственному здоровью, она становится огромным бременем. Многие люди, страдающие от приступов тревожности и паники, нередко беспокоятся о своем физическом здоровье, и часто одним из основных симптомов является одышка.
Одышка — частый симптом тревожного расстройства.В этой статье мы рассмотрим причины одышки, как с ней справиться и как с ней справиться.
Когда сомневаешься, обратитесь к врачу
Прежде чем мы начнем, тем, кто борется с одышкой, всегда следует сначала обратиться к врачу. Беспокойство — частая причина этого состояния, но есть несколько проблем со здоровьем, не связанных с тревогой, которые могут вызвать одышку. К ним относятся общие состояния, такие как астма и аллергия, а также другие состояния, которые могут повлиять на ваши легкие и сердце
Тем не менее, даже если одышка изначально вызвана состоянием здоровья, она все равно может вызывать беспокойство.Ощущение одышки может вызвать тревожные мысли о вашем здоровье, например: «Я сейчас потеряю сознание». Это может привести к усилению беспокойства, которое, в свою очередь, может вызвать усиление симптомов гипервентиляции и затрудненного дыхания, вызывая дополнительный дискомфорт. .
Причины затрудненного дыхания
Проблемы с дыханием, связанные с тревогой, как правило, являются результатом гипервентиляции. Гипервентиляция также известна как «чрезмерное дыхание» и возникает, когда ваше тело получает слишком много кислорода и выбрасывает слишком много углекислого газа.
Несмотря на то, что организму нужен кислород, здоровый уровень углекислого газа по-прежнему важен. Когда вы вдыхаете слишком много воздуха, вы также выделяете слишком много углекислого газа. Это может привести к тому, что ваше тело будет чувствовать, что вы недостаточно дышите. Нарушение баланса кислорода и углекислого газа в организме из-за чрезмерного дыхания может привести к таким симптомам, как головокружение, покалывание и головная боль. Беспокойство и гипервентиляция часто вызываются одной из двух причин:
- Слишком частое дыхание, например, во время приступа тревоги, когда ваше тело находится в режиме борьбы / бегства.Слишком частое дыхание означает, что вдыхаемый вами воздух не находится в вашем теле достаточно долго, чтобы преобразоваться в CO2, а при быстром выдохе из него удаляется весь оставшийся CO2.
- Думая о вашем дыхании, вы можете вдохнуть больше воздуха, чем вам нужно.
Последнее часто встречается у людей, страдающих опасениями по поводу здоровья и паническими атаками. Эти люди часто беспокоятся о своем здоровье, поэтому сосредотачиваются на своем дыхании и пытаются сознательно контролировать его. В конце концов, они пытаются вдохнуть слишком много воздуха, чтобы почувствовать, как их грудь расширяется для полного вдоха.Организму часто не нужно столько воздуха, и возникает одышка.
Одышка и другие физические ощущения
К сожалению, у многих людей одышка часто сопровождается другими неприятными телесными переживаниями. Гипервентиляция и беспокойство могут привести к другим проблемам, таким как боль в груди, головокружение и головокружение. Это побочные эффекты повышенного содержания углекислого газа в крови.
Эти симптомы обычно уменьшаются по мере восстановления нормального дыхания.Однако безобидные, но неприятные ощущения часто ошибочно принимают за признаки серьезного заболевания. Это может стать еще одним триггером беспокойства, что приведет к еще большему затруднению дыхания.
Если вы испытываете беспокойство, также возможна одышка, даже если вы не чувствуете беспокойства сознательно. Это потому, что со временем тревога может начать изменять то, как вы дышите. Это может стать привычкой и вызвать гипервентиляцию без каких-либо спусковых механизмов. Частично преодоление одышки может потребовать повторного изучения того, как правильно дышать.
Как справиться с одышкой от беспокойства
Тем, кто испытывает сильную одышку, все же стоит обратиться к врачу. Одышка — частый следствие беспокойства, но только медицинский работник может поставить вам точный диагноз. Тем, у кого одышка вызвана тревогой, нужно использовать два подхода:
- Кратковременное копирование.
- Долгосрочное копирование.
В краткосрочной перспективе вам необходимо осознать, что у вас может быть гипервентиляция, и попытаться сознательно избегать соблазна передышать.Во время панической атаки вам может просто потребоваться подождать — обычно они достигают пика через 10 минут и вскоре проходят. Было предложено традиционно дышать в бумажный пакет, но есть и другие, более успешные способы контролировать свое дыхание. Вы можете попробовать следующее:
- Медленное дыхание животом Замедление дыхания, так что вы действительно дышите немного медленнее, может оказаться большим подспорьем. Часто, когда мы беспокоимся, мы делаем короткие поверхностные вдохи грудью.Вместо этого попробуйте медленно вдыхать и выдыхать нижней частью тела. Почувствуйте, как мышца под легкими, диафрагма движется вниз, а живот расширяется. Не беспокойтесь о зевоте или наполнении груди воздухом. Вместо этого сделайте вдох животом, задержитесь на несколько секунд и медленно выдохните через рот. Это должно помочь вам поддерживать более высокий уровень CO2.
- Отвлекающие факторы Вспомните, что у многих людей одышка вызвана сосредоточением внимания на собственном дыхании.Отвлечение внимания может вернуть ваше тело под контроль дыхания. Такие действия, как включение телевизора или звонок кому-то из ваших знакомых, могут помочь, или игра в разум, например, попытка назвать страну по каждой букве алфавита — все, что угодно, чтобы отвлечь ваш разум, чтобы ваше тело снова приняло контроль над вашим дыханием.
- Go Walk Подобно отвлекающим факторам, ходьба (и бег трусцой, хотя бег трусцой может быть трудной для людей, переживающих приступ паники) немного увеличивает частоту сердечных сокращений и заставляет ваше тело дышать нормально.Часто разум и тело возвращаются на автопилот, и вы снова получаете естественное дыхание. Это также может предоставить вам необходимые отвлекающие факторы, особенно если вокруг вас достаточно визуально.
Одышка, связанная с тревогой, пройдет, как только ваше дыхание вернется к нормальной частоте. Если вы можете контролировать чрезмерную компенсацию, пытаясь набрать слишком много воздуха, вы сможете восстановить естественное дыхание.
Долгосрочное средство для лечения одышки
В долгосрочной перспективе главное — взять под контроль свое дыхание и беспокойство.
Стратегии дыхания, как правило, сосредоточены на «переобучении» разума на правильное дыхание. Если вы испытывали беспокойство, вы, возможно, очень привыкли к слишком быстрому дыханию. Многие специалисты рекомендуют упражнения на глубокое дыхание. Это форма расслабляющих упражнений, которая включает в себя сидение неподвижно и обучение медленному дыханию животом, а не грудью.
Эти упражнения может проводить инструктор, или вы можете найти сценарий на компакт-диске или видео для релаксации. Исследования показывают, что тренировка дыхания поможет вашему телу научиться лучше дышать и в конечном итоге предотвратит гипервентиляцию.Йога и медитация также содержат компоненты глубокого дыхания, которые могут помочь вам переучить дыхание.
Тем не менее, самым важным лечением будет научиться контролировать свое беспокойство. Только управляя своим беспокойством и ограничивая его симптомы, одышка, связанная с тревогой, исчезнет, и станет возможным уменьшить любой стресс, который вы испытываете во время эпизодов одышки.
Беспокойство — это состояние, которое поддается лечению. Вы можете научиться контролировать это беспокойство:
- Воспитание себя. Лучшее, что вы можете сделать, — это научиться тревожиться.Чем больше вы узнаете о тревоге как можно больше. В тревоге знание — сила. Вы можете попробовать, например, изучить этот сайт, где у нас есть бесчисленное количество статей о тревоге, включая наш справочник по тревоге .
- Методы самопомощи — Существует несколько методов самопомощи, которые могут помочь вам снизить тревожность. Например, глубокое дыхание, ведение дневника и прогрессивное расслабление мышц могут помочь уменьшить беспокойство.
- Обратитесь к специалисту по психическому здоровью. Есть люди, которые стараются избегать психологов и психиатров, потому что думают, что это либо не сработает, либо им слишком неудобно.Но терапия и некоторые лекарства могут оказаться весьма ценными. Если вы действительно испытываете трудности, не стоит упускать из виду ценность клинического вмешательства.
Беспокойство поддается лечению. С помощью правильных методов вы сможете преодолеть беспокойство, справиться со своими симптомами и улучшить качество жизни.
Была ли эта статья полезной?
Поделиться статьей:
Категория:
Одышка при наклоне — ScienceDaily
UT Кардиологи Юго-Западного медицинского центра определили новый симптом сердечной недостаточности у пациентов с тяжелой сердечной недостаточностью: одышку при наклоне, например, при надевании обуви.
Состояние, которое кардиологи Юго-Западного штата Юго-Запад назвали «бендопноэ» (произносится «изгиб-оп-ни-а»), это легко обнаруживаемый симптом, который может помочь врачам диагностировать чрезмерную задержку жидкости у пациентов с сердечной недостаточностью, согласно результатам, опубликованным в недавнее издание журнала Американского кардиологического колледжа: сердечная недостаточность.
«Некоторые пациенты думали, что у них одышка, потому что они не в форме или имеют избыточный вес, но мы задавались вопросом, есть ли в этом что-то еще.Поэтому мы разработали это исследование для дальнейшего изучения этого симптома «, — сказала доктор Дженнифер Тибодо, доцент кафедры внутренней медицины отделения кардиологии.
Доктор Тибодо предупреждает, что изгибное дыхание не является фактором риска сердечной недостаточности, а скорее симптомом того, что пациенты с сердечной недостаточностью заболевают и могут нуждаться в корректировке лекарств или лечения.
Bendopnea — это способ и для врачей, и для пациентов понять, что что-то не так с их текущим лечением сердечной недостаточности.«Пациенты должны поговорить со своим кардиологом или врачом, если они испытывают изгибное дыхание», — отмечает доктор Тибодо.
По данным Американской кардиологической ассоциации, из 5,7 миллиона американцев, живущих с сердечной недостаточностью, около 10 процентов страдают сердечной недостаточностью на поздней стадии. Состояние считается запущенным, когда традиционные методы лечения сердца и стратегии лечения симптомов больше не работают.
UT Врачи на юго-западе обследовали 102 пациента, которые были направлены в лабораторию катетеризации сердца для катетеризации правых отделов сердца, и обнаружили, что почти у одной трети пациентов было изгибное дыхание.
Когда пациенты лежали ровно, врачи измерили как давление в сердце, так и сердечный выброс — насколько хорошо сердце перекачивает кровь к остальному телу — у всех 102 пациентов. Затем они повторили эти измерения у 65 пациентов после того, как они посидели в кресле в течение двух минут, а затем наклонились в течение одной минуты.
«Мы обнаружили, что у пациентов с бендопноэ слишком много жидкости в организме, что вызывает повышенное давление, а когда они наклоняются вперед, это давление увеличивается еще больше», — сказал д-р.Тибодо, первый автор исследования.
История Источник:
Материалы предоставлены Юго-Западным медицинским центром UT . Примечание. Содержимое можно редактировать по стилю и длине.
одышка — перевод на итальянский — esempi inglese
В основе al termine ricercato questi esempi potrebbero context parole volgari.
В base al termine ricercato questi esempi potrebbero context parole colloquiali.
Первоначально одышка возникает только во время активности.
При любой боли или затрудненном дыхании , положите одну из этих таблеток нитроглицерина под язык.
В caso di dolore o mancanza di respiro , metta una di queste compresse di nitroglicerina … sotto la lingua.
На более поздних стадиях симптомы мокроты, кашля и затрудненного дыхания усиливаются.
Negli stadi successivi si activificano i sintomi di espettorazione, tosse e dispnea .
Они легко устают и страдают от одышки .
Sono facili da stancarsi e soffrire da dispnea .
Тошнота, одышка , несварение желудка.
Учащение пульса, головокружение, одышка .
Однако он может атипично проявляться при одышке только .
У тех, кто не является паллиативным, первичное лечение одышки направлено на ее первопричину.
In coloro in cui non si è costretti ad un intervento puramente palliativo, il trattamento primario della mancanza di respiro è focalizzato alla sua causa di fondo.
Основной симптом — одышка, « одышка ».
По мере прогрессирования заболевания одышка возникает в покое.
Могут быть связаны тошнота, потоотделение, одышка и слабость.
Особенно сильна одышка в положении лежа на спине.
При нарушении их функции возможна задержка воды , одышка .
Это неукротимый кашель, одышка , слабость и беспокойство окружающих.
Взаимодействие двух ингредиентов предотвращает хрипы и затрудненное дыхание .
У вас развилась одышка , , и ваш завтрак поднимает восстание.
Хорошо, мистер Бернард Зимберг, жидкость в легких, одышка .
Хорошо, это синьор Бернар Зимберг, Аккумуло ди флюидо неи полмони, fiato corto .
Что-нибудь еще, кроме одышки ?
Altri sintomi oltre alla dispnea ? Non direi.
Пациент после ангиопластики, выписанный на прошлой неделе, поступил сегодня с одышкой после падения.

